














EFECTOS GENERALES EN EL SECTOR Y ATENCIÓN PRIMARIA DE LA SALUD
4.1. Impacto y Daños en la Red de Servicios de Salud
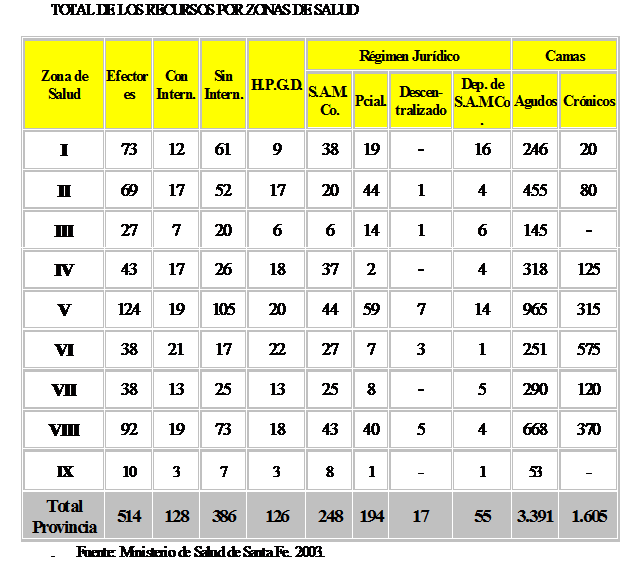
La Provincia de Santa Fe tiene organizado el sector de salud pública en 9 zonas sanitarias. El sistema de salud pública de la Provincia de Santa Fe tiene una organización descentralizada, con nueve zonas sanitarias que tienen su propia infraestructura de salud y recursos para desarrollar acciones de atención de la enfermedad y de prevención. Cubre aproximadamente el 65% del total de las consultas externas de la provincia. El 35% restante lo realizan los efectores privados y de la seguridad social. Entre 1992 y 2002 aumentaron un 86,1% las consultas externas, un 44,7% los egresos y los partos hospitalarios dado el aumento de la desocupación y el consecuente menor aporte económico a la seguridad social, sumado al más del 40% de población que no tiene ninguna cobertura de salud. La zona V (La Capital, Las Colonias, San Justo) tiene una población asignada de aproximadamente 630.000 habitantes y fue la más afectada por las inundaciones. Los Hospitales J.B.Iturraspe y el Dr. Sayago en menor medida, de sus cinco hospitales base, fueron afectados directamente por inundación en su subsuelo, recuperando con rapidez su pleno funcionamiento.
Hubo anegamientos parciales en establecimientos públicos y privados que afectaron parcialmente el nivel de atención al público. El Cuadro muestra las 9 zonas sanitarias:

De la Zona Sanitaria V, el 13% de las camas instaladas (170 de 1280) quedaron fuera de servicio correspondientes a ambos hospitales.
La afectación por las inundaciones en la infraestructura de salud y en la red general de servicios de salud tuvo características comunes y algunas singularidades. Lo mas importante de los daños a nivel infraestructura fueron dentro de la Zona V con la afectación del nuevo Hospital de Niños Dr. Orlando Alassia (146 camas, 994 personas trabajando de los cuales 196 son profesionales) y del Hospital de Rehabilitación Vera Candiotti (35 camas, 150 de trabajando) ambos hospitales especializados y de referencia para la atención de derivaciones de toda la provincia y provincias vecinas. La inexistencia de un sistema de alerta temprana (a nivel provincial) y menos a nivel local (sería recomendable que los decisores evalúen esta circunstancia para un futuro plan de Contingencia hospitalaria), determinó la necesidad de una completa evacuación, siendo exitosa en cuanto no hubo decesos, (habría que evaluar impacto psicoemocional), para la derivación de los niños internados a otros nosocomios. La evacuación no estaba prevista formalmente en un Plan especifico porque los lugares tuvieron que ser identificados sobre la marcha. La acelerada e improvisada evacuación no pudo evitar la destrucción parcial ( Hosp..Dr Alassia) y total ( Hosp..Dr.Vera Candiotti) de valiosa información (historias clínicas) .eEs decir se perdió aquello que no se puede comprar con ningún dinero, lo que amerita tener en cuenta en las prioridades de futuras evacuaciones. Hasta las 13 hs. del 29 de abril 2003, el Ministerio de Obras Publicas no recomendaba evacuar, “el agua no iba a llegar”... mientras “el agua venía”. A las 14hs. se decide evacuar, a las 19 hs. salió el último paciente” (relato Dr. Miguel Angel Candiotti, uno de los directores asociados). Fue evidente la falta de información precisa sobre la amenaza hídrica.
En el grafico siguiente se observa como han sido afectados los Hospitales y centros de salud de la Zona V.
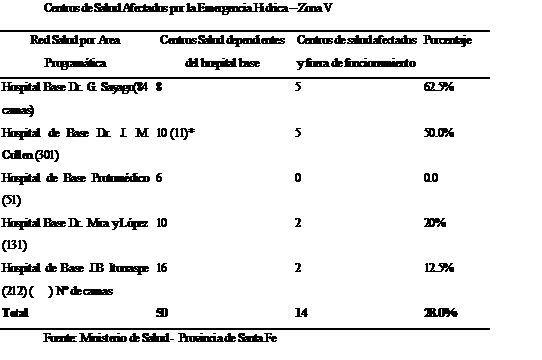
4.2 Proceso de Evacuación de Hospitales y Centros de Salud.
Hospital Dr. Alassia (Niños) Ante la inundación del Hospital de Niños, las autoridades de salud se instalan para dirigir el operativo de evacuación. De 122 pacientes, 38 fueron llevados a su casa y 84 a otros instituciones entre ellas al Hospital Dr.J.M. Cullen (con 30 UTI), Hospital J Iturraspe, sanatorios privados y en 48 hs al Hospital Italiano, sin uso y acondicionado ad-hoc, donde permanecieron tres meses.
El ministro de Salud de ese momento dio a conocer ese mismo día la situación sanitaria de la ciudad en el Comité de Crisis y respecto del hospital de Niños, planteó que se producirá la mudanza de todas las incubadoras del Hospital de Niños Dr. Orlando Alassia al área de Neonatología del Hospital Italiano (efector privado desactivado hasta ese momento), que pasará a ser la base de operaciones de esa unidad y del Hospital de Niños. Respecto de dicho efector privado, volvió a recibir energía eléctrica y unas bombas terminaron de desagotar el sótano donde estaban los tableros y las bombas de agua, que serán reemplazadas. Los directivos del Hospital Alassia comentaban en ese momento que restarían unas 48 ó 72 horas para que sean trasladados esos pacientes al Hospital Italiano, ya que hasta el momento se está analizando su infraestructura y la redistribución de los servicios existentes.
 |
Figura 4.1 El Ingreso del agua al Hospital de Niños (El Litoral) |
La magnitud y velocidad del agua que llegaba a los dos nosocomios mas afectados, distantes unas pocas cuadras uno de otro, no pudo ser contenida pese a acción de Servicios Públicos y la enorme solidaridad popular que rodeaba al hospital (Niños) que intentó evitar el desastre utilizando los modelos de protección (bolsas de arena) propios de su experiencia anterior de “inundados del Río Paraná”, útiles para niveles de menos de 1 metro de altura de agua, insuficientes en esta oportunidad, distrayendo, posiblemente, de las tareas de salvataje de información, archivos del Hospital etc.
En el Hospital de Niños durante 4 días y a 1,5 mts de altura las aguas destruyeron parte del equipamiento. El personal rescató llevando a pisos superiores parte de la biblioteca. Los esfuerzos no pudieron salvar en la planta baja, el tomógrafo, la consola de comando, dos aparatos de rayos X y equipo de esterilización. Las cámaras frigoríficas de la morgue (planta baja) fueron arrancadas de cuajo por la correntada.
 Figura 4.2 Vista de la entrada principal del Hospital de Niños (Diario El Litoral)
Figura 4.2 Vista de la entrada principal del Hospital de Niños (Diario El Litoral)
Los otros daños al material médico, (tomógrafo, equipos de rayos irrecuperables), electrodomésticos, mobiliario, tabiquería de durlock, equipos de apoyo administrativo en el Hospital de niños solo pudo ser recuperado parcialmente, reiniciando sus actividades el 5 de agosto 2003.
Parte de su nuevo equipamiento ha sido provisto por donaciones y por el M. Salud de la Nación. En la reparación edilicia se desarrollaron innovaciones, por ej.: respiradores para la exudación de bloques de paredes de durlock.
La inundación afectó, como en otros establecimientos a parte del personal del Hospital cuyas casas han sido construidas ad-hoc cerca del hospital (400 de 994 empleados que constituyen la Planta)
El Hospital de niños fue puesto en funcionamiento el 8 de agosto de 1999 y construido con apoyo financiero del Banco Mundial, a costo con equipamiento de 11 millones de dólares.
Los requisitos del BM para su construcción eran que fuera terreno propio, tuviera servicios básicos, estuviera ubicado en accesos de ruta cercanos en tanto hospital de referencia regional. El 65 % de los pacientes son de la Provincia. El proyecto de construcción (del año 1994, en reemplazo del viejo Hospital de niños de localización céntrica) preveía el impacto del Hospital sobre el medio ambiente. No se incluyó ninguna consideración sobre el impacto del medio (riesgo hídrico) que podría afectar al Hospital. Solamente se elevó el terreno unos 60 cm. El Comité de emergencias del Hospital sólo ha trabajado sobre amenaza de incendios.
Hospital de Rehabilitación Dr. Carlos Vera Candiotti: es estatal y también de referencia para el subsector privado de salud. Su estructura data de 1923 pero fue adaptado como centro hospitalario en 1950. Su equipamiento era de alta complejidad, y se dedicaba a la fabricación de prótesis para sus pacientes y a pedido de sectores privados. Su única planta baja, y un difícil acceso a viejo depósito del piso superior imposibilitó el rescate del material con pérdidas de 70 a 80% de equipamiento y enseres, (el agua llegó a 1,70 mts. de altura, durante dos días), aunque lo más grave fue la pérdida de toda la documentación, estudios, historias clínicas, información especializada. Otra enseñanza crítica para un Plan de Evacuación. El 30% de su propio personal fue afectado en su propia vivienda por la inundación.
4.3 Proceso de Recuperación.
La recuperación y rehabilitación del Hospital Vera Candiotti, completada en 60 días, la recuperación de parte importante del equipamiento en sus propios talleres que repararon el motor de la caldera central, un horno para la fabricación de prótesis y que debió evacuar totalmente sus 30 pacientes discapacitados, se realizó en base al fuerte apoyo oficial con disposición inmediata de fondos (adjudicación directa desde la Subsecretaria de Salud), donativos económicos en efectivo inmediatos y oportunos de una comunidad religiosa, decidido espíritu de “rehabilitación” , fuerte relación emocional con los pacientes, quizá propios de su personal y un equipo de conducción, de estilo de decisión colectiva, acostumbrado a esa tarea.
La recuperación de estos dos hospitales especializados resulto en un beneficio “secundario” cuyo equipamiento dañado fue reemplazado por tecnología moderna, computadores de marca, reforzamiento de estructuras vulnerables e innovaciones en daños no estructurales, relocalización elevada (exterior pero cerca del techo) de cableado interno, en el Vera Candiotti la construcción de un montacargas interno, la decisión de elevar depósitos de agua, archivos, etc.
El común denominador al personal de salud de ambos nosocomios es que “nadie pensó que se iban a inundar”. Preocupa la idea predominante de que “esto difícilmente vuelva a ocurrir”, o que “recién quizá en los próximos 100 años” como es está argumentado con informes técnicos que “bajan” la recurrencia probable histórica de 1000 a 100! años (Informe: Aspectos hidrológicos e hidráulicos de la crecida del Río Salado, abril 2003, Informe de la Unidad Ejecutora de Recuperación de la Emergencia Hídrica y Pluvial. Pcia de Santa Fe, 9/12/03 (Dcto SSF-IF 01-0), lo que demora, a nuestro entender, la confección inmediata del Plan de Contingencia local. La vulnerabilidad que presenta por estos tiempos la ciudad de Santa Fe, permitió afirmar al director del diario de la ciudad, Víctor Vittori que “Lo peor está por venir”.
Con espíritu lapidario, el periodista agregó que “este fue sólo un aviso trágico, pero al leer algunas proyecciones sobre el cambio global climático y sus consecuencias dentro de los próximos 20, 30 ó 50 años me parece que pueden ocurrir cosas mucho más complicadas aún".18/05/04
Los Centros de Salud. Orientados por la estrategia de APS, desde hace algunos años funcionan los 5 Hospitales Base (en la Zona V) cada uno con su Área Programática. Los Centros más afectados (inundados hasta el techo y durante más de 15 días), fueron los de Mendoza Oeste (atención médica de 24 hs), con 50.000 habitantes asignados, Oratorio San Lorenzo con 33.000 habitantes a cargo (ver fotos)
Con escasa diferencia de tiempo, el agua invadió los 10 centros de salud ubicados en los barrios de la zona oeste y sudoeste de la ciudad, (Centro de Salud “Villa Hipódromo”, Centro de Salud “Emaus”, Centro de Salud “Evita”, Centro de Salud “FO.NA.VI. - Centenario”, Centro de Salud “Mendoza Oeste”, Centro de Salud “Oratorio San Lorenzo” (pérdidas totales, ver foto 4.3), Centro de Salud “Barranquitas Oeste”, Centro de Salud “Villa del Parque”, Centro de Salud “Cabal” y Centro de Salud “Las Lomas”).
Los pacientes que se atendían en esos centros fueron concentrados mayoritariamente en los centros de evacuados dispersos en la ciudad. La orientación desde el Hospital Base Dr Cullen fue atender en cada centro de evacuados correspondiente a la cercanía del Centro de Salud de su área geográfica. Esta decisión y el conocimiento mutuo de personal asistencial y población atendida pudo ser factor de contención en los centros de evacuados. A mediados de mayo el área programa llegó a atender mas de 70 centros de evacuados oficiales y no oficiales (autoevacuados). El personal propio con apoyo solidarios de otras provincias (orientados por APS) comenzaron a brindar tanto apoyo a problemas de enfermedad como todo lo relacionado con el saneamiento ambiental, provisión de agua potable, control de excretas, tratamiento de residuos generados, control de vectores y estímulo para la organización propia de la comunidad. Hubo fuerte apoyo del Ministerio de .Salud provincial, de la jefatura de Zona V y de la coordinación de APS (Este es una instancia administrativa recientemente creada que apoya con parte del presupuesto (8% fijo del total asignado al Hospital) asignado exclusivamente para abastecer a los 11 Centros de Salud (sus partidas no se “diluyen” en el Hospital señalan sus ejecutores). Desde la Jefatura del Área Programa se orientó a trabajar con criterio amplio de salud (no solo atención médica) como el mejor aprendizaje para esta emergencia hídrica.
El Hospital Dr.J.M.Cullen ( cuenta con 1100 trabajadores de salud). El 50% sufrió inundación en sus casas. Funciona normalmente como hospital de adultos y emergencias y de mas alta complejidad para toda la provincia (301 camas,) tiene en su Área Programática 11 centros de salud inundados algunos por mas de 20 días con población asignados de 155.000 habitantes que en su inmensa mayoría debió evacuarse a Centros atendidos por equipos de los Hospitales Base. Solo el Cullen a mediados de mayo 2003 debió atender a 70 centros de evacuados.
El Hospital Dr. Cullen realizó el año 2002 intentos para desarrollar un Plan de Contingencia dado su carácter de Hospital de Emergencias. Sus preparativos estaban orientados a accidentes de aviación o de tránsito. Nunca se manejó la hipótesis de inundación del Río Salado
 Figura 4. 3 Daños en un Centro de Salud |
|
|
|

Figura 4.4 Frente del Centro Salud del Bº San Lorenzo (Fotos Dario Montenegro)
La recuperación de las tareas de atención, prevención en la mayoría de los Centros de salud inundados se completó a los tres meses de ocurrida la inundación .Mientras ésta duró los que pudieron desarrollaron sus actividades de vacunación lo hicieron en todos los centros y también a través de los siete camiones sanitarios provenientes de otras provincias, que trabajaron, aportando medicamentos, enfermeros y médicos.
Asimismo, la provincia siguió teniendo asistencia permanente de la Nación inclusive con apoyo de un médico administrador gubernamental para respaldar al jefe de zona de salud.
El Plan Remediar de medicamentos (botiquines con diversos fármacos de uso frecuente que se entregan gratuitamente a los Centros de Salud del país, programa sostenido con un crédito del BM) fue fortalecido para la provincia con un stock en reserva porque el ministerio pensó en una previsión sanitaria de asistencia permanente por más de 6 a 8 meses después de la inundación. ".
Con la intención de pensar la actividad de apoyo a la emergencia en una perspectiva de reestructuración del sistema de salud las autoridades señalaron en ese momento que había 60 jóvenes contratados por el ministerio, que estaban trabajando en la creación de un Seguro de Salud Provincial, recorrían los centros de evacuación para relevar los datos filiatorios -incluso si tienen o no obra social- para armar el padrón de manera de incorporarlos al Seguro de Salud., iniciativa general de financiación mixta de acciones básicas de salud para la población ,que aún se está procesando sin aplicación actual.
Las autoridades advirtieron a los pobladores que vuelven a sus casas que el Ministerio repartirá un material orientativo sobre las medidas sanitarias elementales para el regreso, tanto respecto de su higiene personal como del manejo de los objetos de su casa y los alimentos.
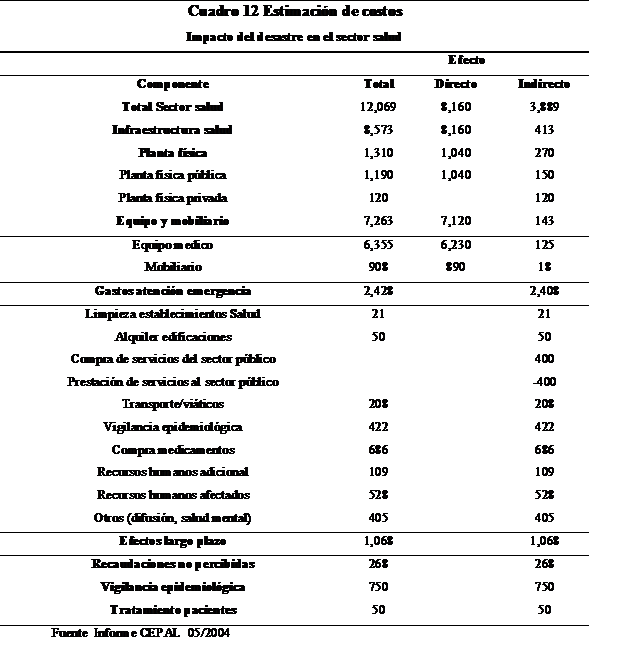
Como una forma de estimar aproximadamente el impacto económico del desastre en área de salud tomamos el informe de CEPAL elaborado al efecto. Los costos están en pesos con un costo total de 12,069 millones de pesos.
4.4 Salud Mental:
“Si tuviera que definir un programa de capacitación hoy para la gente de nuestro Hospital diría que la prioridad es salud mental”. (respondió en una entrevista el Dr Luis Labath, Director del Hospital Cullen). Era la conclusión lógica después de que describiera con estas palabras la forma en que los inundados llegaban a su hospital corridos por el agua, lejos de sus casas...”No venían con lesiones físicas, no a pedir medicamentos... estaban ateridos, congelados literalmente por las bajas temperaturas y el desamparo fuera de sus casas, e inmensamente acongojados por lo que las había pasado con sus pérdidas, las cosas, las fotos, los muebles, todo”.
El impacto psicosocial de un desastre es el resultado de varios factores que necesitan ser considerados apropiadamente: la causa y las características del evento, el estado previo de la población y su situación objetiva en cuando a condiciones de vida, la implicación de l individuo y su grupo en experiencias anteriores y el tipo de pérdida. Asimismo se requerirá un monitoreo continuo para determinar la repercusión a media y largo plazo....En la medida en que el paradigma de la atención sanitaria a los desastres ha evolucionado, los problemas de salud mental se abordan de manera mas integral y comunitaria. (Cita “Protección de salud mental en situaciones de desastres y emergencias”,OPS/OMS Guía Nº 1 Washington DC agosto 2002.).
Como se ha visto en otras experiencias como las del Huracán Mitch y su impacto en Honduras y Nicaragua, la característica mas general de las iniciativas en salud mental ha sido su carácter “reactivo”. Ninguna de ellas puede considerarse como un planeamiento con visión preventiva integral, tarea pendiente, lo que no implica dejar de valorar el enorme esfuerzo realizado por centenares de trabajadores de Salud Mental en Santa fe.
La magnitud de la emergencia hídrica de Santa Fe ha afectado a una significativa mayoría de la población, no solo en la Capital sino en distintas regiones de la Provincia.
Es posible establecer diferencias significativas entre el período de pre impacto, impacto, pos impacto inmediato y pos impacto tardío.
Si bien desde el Hospital Psiquiátrico de Santa Fe se sostiene que sólo el 4% de las consultas llegadas al Hospital después de la inundación corresponderían a síntomas relacionadas con el evento, es pertinente ampliar la percepción de los efectos post inundación de modo que no queden “atrapados” solo en la nosografía psiquiátrica del DSM IV. (Clasificación de Enfermedades mentales de la Asociación Psiquiátrica Americana).
Profesionales de la salud mental informan que ha aumentado la demanda de asistencia psicológica en el Hospital de Niños favorecido por la ausencia de psicólogos en los centros de Salud y la discontinuidad del Programa Acompañando a la Gente que en su momento se promovió entre los Ministerios de Salud de la Nación y de la Provincia (El Litoral, / 04/2004)
A diferencia de otras inundaciones que generalmente “avisan con tiempo”, la irrupción de aguas en la parte sur y oeste de la ciudad de Santa Fe fue muy rápida.(el 29 de abril). Fue frecuente escuchar: “Antes, con el Río Paraná, la altura del agua crecía hasta las rodillas en horas”. “Ahora en dos horas nos llegó hasta la cintura y pocas horas mas hasta el techo”. “La gente venia venir una inundación grave”. “Una parte importante de la gente no creía que fuera a inundarse.” Con el agua a media rodilla una señora le pregunta a su hija: ¿que vamos a cocinar. (.¡?)”. Ya a la tarde su casa quedó totalmente tapada durante 10 días. Era no creerle inclusive a aquel que decía que el agua entraba a su casa. (Momento de negación del impacto inminente) A la sorpresa se agregó el estupor y el desamparo porque la información oficial (el 27 de abril se desarrollaban las elecciones nacionales para presidente, el 28 de abril, el Intendente de la capital aseguraba que los barrios bajos no se iban a inundar, anunciadas en la portada del diario El Litoral del 27/4/03) Visto desde el impacto emocional negativo de una desinformación explícita, las repercusiones en el estado de ánimo popular fueron incrementadas por esa circunstancia.
Si aquel fue el momento del priimpacto, el momento del impacto fue tremendo y prolongado en el tiempo. No era habitual perder todo, “toda la vida estaba puesta en la calle”, con muebles, electrodomésticos, fotos familiares.
- La desestructuración familiar/ grupal, que se produjo en esa circunstancia fue producto de los distintos escenarios en que la gente permaneció o tuvo que instalarse ante el evento, por ejemplo en los techos de muchas casas durante 15 días, (designados los “techeros”) que eran visitados por trabajadores de Salud Mental (TSM) para sostener ese aislamiento, los albergues con hacinamiento que acogían desde 50 hasta 1200 o mas personas, los autoevacuados muy diseminados por la ciudad, y en casas de familiares, que debieron re-autoevacuarse mas de una vez ya que la inundación los corría de una casa a otra de familiar o amigos, al lado de los ríos en carpas, fueron a su vez los escenarios de la acción de los equipos de Salud Mental que actuaron orientados desde el Comité de Salud Mental, surgido de la convocatoria del Comité de crisis provincial. El Comité de salud mental estuvo integrado por Colegios de Psicólogos, de Psicopedagogos, de Terapistas Ocupacionales, Hospital Psiquiátrico y Escuela de Psicología Social de Santa Fe, psicomotricistas, músico terapeutas, a los que se sumaron profesores de Educación Física, Trabajadores Sociales, Docentes de Nivel Pre-Primario, Gente de Teatro. Cubrieron principalmente, las necesidades de sostén psicológico en los centros de evacuados.
Más de 350 profesionales de diversas especialidades,trabajaron orientados desde un Centro operativo que actuó como coordinador de los propios equipos y aquellos que solidariamente se acercaban desde otras provincias. Ese Centro operativo decidía sobre el envío de equipos interdisciplinarios a los centros de evacuados, a domicilios particulares, equipo volante para las urgencias y contención telefónica. Se recibía además la demanda de instituciones, voluntarios, periodistas y otros que atendían damnificados que estaban con estado de agotamiento y de crisis. El Comité de salud mental funcionó en el Colegio de Psicólogos, su crecimiento operativo lo llevó a una relativa autonomía del Comité general de crisis, pero reportaba a diario a la Subsecretaría de .Salud, y se reunía todas las mañanas para organizar los equipos y enviarlos a los centros de evacuados de mayor demanda partir de los puntos de urgencia que tenían que resolver. El Comité definió un equipo de prensa que envíaba a los medios mensajes a la comunidad que se reiteraban todos los días por radio y TV y actuó regularmente con un espacio otorgado al efecto. Lo destacado fue el carácter interdisciplinario de los equipos y sus intervenciones, y el encuentro de los equipos cada noche en el lugar del Comité, con asambleas generales de todos los efectores, con un aprendizaje colectivo que ajustaba sobre la marcha y disponía recursos según necesidades para evaluar los emergentes de la acción diaria aumentaron la efectividad de la acción en terreno. Se fue descubriendo un modo de trabajar diferente, mas allá de la labor de “consulta” aportando a la organización comunitaria como sostén grupal del psiquismo de cada uno de los afectados.
Una buena práctica “antiburnout” para esos mismos trabajadores de la salud ya que esta sobradamente demostrado como se afecta el personal de emergencistas (profesionalizados o eventuales) en el duro trabajo de asistir a los damnificados de un evento disruptivo porque reciben un fuerte impacto emocional. La consultada Dra. Susana Sainz entiende por “impacto emocional: fuerte repercusión psicobiosocial, producida por un estado emotivo intenso y de breve desarrollo (emoción). Ese complejo proceso es iniciado por diversos factores incluidos en una situación, significativa para el sujeto y/o grupo humano. Es una cualidad de los estados emotivos personales, grupales y masivos. Tiene manifestaciones a diferentes niveles –subjetivo; -neurofisiológico; e –interaccional. Incide positiva o negativamente en diferentes funciones: adaptación corporal, comunicación social y registro subjetivo cognitivo.”
Una cabeza coordinadora, grupos organizados diario, una vuelta diaria para evaluar. Este funcionamiento fue desarrollado con eficacia durante las dos primeras semanas dando paso a un registro mas cuantitativo de la tarea., exigencia requerida para fundamentar los apoyos financieros de Nación a la Provincia, supervisar las orientaciones terapéuticas no tradicionales, y monitorear la evolución de los fuertes vínculos profesionales-comunidad que se fueron desarrollando en un sentido crítico.
La importante decisión del Ministerio de Salud de la Nación de conformar 37 equipos de APS para trabajo en terreno ,( médico general, psiquiatras, psicólogos, asistentes sociales, enfermeros,) que en toda la emergencia funcionó desde junio a septiembre quedó sin financiación posterior y generó en ese momento una fractura en ese proceso cuasi masivo de profesionales porque instaló competitividades no solidarias a la hora de tener que “nombrar” a 37 psicólogos rentados, lo que en parte desarticuló el original Comité de Salud Mental. El Estado trata de retomar las riendas que la masiva solidaridad había puesto en movimiento. La propuesta gubernamental afirmaba en ese momento que los equipos contribuirían a fortalecer la idea de un Seguro Provincial de Salud, aun no implementado. Y otro debate dividió aguas: las recomendaciones de UNICEF de urgente vuelta a las escuelas que estaban ocupadas y afectadas a los damnificados, con el argumento del reconocido rol organizador de las instituciones educativas, colocó a los TSM en la disyuntiva de acompañar los reclamos de la gente que no tenía adonde ir o someterse a los propósitos “normalizadores” de las autoridades educativas .Es probable que la idea de “volver a la normalidad lo antes posible” obstruyó la búsqueda de soluciones acertadas para miles de evacuados que debían ser apoyados para su casi segura re-traumatización: volver a sus casas completamente destruidas...
Muchos integrantes del Comité de Salud Mental original siguieron realizando actividades comunitarias. Así por ejemplo, veinte equipos de psicopedagogos y psicólogos trabajaron coordinadamente durante la emergencia hídrica en las escuelas que funcionaron como centros de evacuados. Pero posteriormente desarrollaron un proyecto para seguir trabajando con los damnificados, en especial los niños y adolescentes, cuando se produjo el retorno a las clases.
Entre las conclusiones a las que figuran el elevado nivel de repitencia que se dio al finalizar el 2003, y no sólo de chicos que estuvieron afectados por la inundación; la apatía frente al aprendizaje; y el incremento de situaciones de violencia.
"Se puede ver apatía frente al aprendizaje como un síntoma que se ha generalizado muchísimo y agravado, además de la violencia. Hubo un primer momento en que los chicos parecían como anestesiados, sin reacción, pero después empezaron a aparecer síntomas significativos en relación con los vínculos, como violencia y agresión", aseguraron las coordinadoras del trabajo en campo, integrantes del Colegio de Psicopedagogos. (EL Litoral, 08-03-04)
Advirtieron que "sabíamos que esta situación iba a hacer resonancia en la escuela inmediatamente; en un principio porque no sabíamos si se empezaban las clases, después porque iba a ser para una parte y no toda la población. Por eso, ofrecimos una alternativa: que todos empezaran las clases lo más pronto que se pudiera, para retomar determinadas cosas y no para tapar las cosas sino para resignificar esta cuestión".
Para finalizar, es necesario reconocer que la atención directa para sostener las consecuencias del impacto de las inundaciones y el período postimpacto inmediato constituyeron no solo un gran esfuerzo interprofesional, sino que pudieron mitigar en parte el drama vivido por miles de santafesinos. El reconocimiento oficial de la problemática de la salud mental desde el inicio, pese a los escasos recursos puestos a disposición de la tarea de los trabajadores de salud mental que mayoritariamente sostuvieron el esfuerzo de su propio peculio, contribuyó a que no se agravaran las condiciones de hacinamiento, desconcierto, desasosiego, de los primeros días después del evento.
El incremento sostenido de las consultas por trastornos psicológicos condujo a que el Ministerio de Salud de la provincia firmara un convenio para que profesionales psicólogos desempeñen funciones en los barrios afectados por la inundación. Se prevé la incorporación de profesionales para dar respuesta a la demanda de asistencia que actualmente desborda las posibilidades de los consultorios externos de los hospitales La recientemente creada Dirección de Salud Mental indicó que -de esta manera- permitirá mayor accesibilidad, por cercanía, conocimiento y disponibilidad para efectivizar consultas por situaciones que hoy demandan asistencia.
Se prevé brindar colaboración específica y apoyo logístico a las organizaciones sociales, culturales, deportivas, educativas, de salud, asistencia social, etc., que trabajan en los barrios por el restablecimiento de los lazos sociales, la formulación de proyectos solidarios, la recuperación del sentido comunitario, de la cultura del trabajo y la participación ciudadana en los barrios damnificados.
A poco más de un año la movilización de recursos de apoyo a los aspectos negativos del impacto del desastre, se multiplican como una demanda permanente de la población afectada, que aún no ha podido resolver condiciones de vida adecuadas (recuperación de sus viviendas saludables, espacios de recreación, incertidumbre laboral,etc) factores críticos para fortalecer su adaptación activa a la realidad. De allí hay quienes sostienen que “pareciera conveniente que el Estado no piense sólo en términos de proporcionar profesionales que detecten y atiendan patologías en los barrios afectados, sino que advierta la necesidad de hacer pasar las condiciones de salud por proyectos de proporcionen algo de lo cual la víctima pueda asirse con la certeza de que no se inundará nuevamente, algo que le permita reconstruir su identidad y la proyección material de ésta, lo que supone formas efectivas de cualificar el vínculo con la realidad..
“A un año de la inundación mucha gente aún no volvió a su hogar. Sus calles vacías dan la sensación de transitar por un pueblo fantasma. Algunos reparan de a poco sus viviendas y otros las habitan en condiciones riesgosas.
Pasaron ya doce meses de la inundación y todavía quedan muchas heridas por cerrar. La mayoría de los vecinos que vieron sus casas bajo el Salado quizás no encuentre nunca el consuelo que le permita otra vez mirar la vida con optimismo y desterrar de sus miradas la tristeza que hoy lloran sus ojos.”
Marcia Carballo vive con su marido y sus tres hijos en calle Brasil al 4600 de barrio Barranquitas. En el frente de su casa -por la que todavía paga un crédito hipotecario- quedó la marca del agua que superó los dos metros y medio y estuvo durante 17 días. En el interior, las paredes descascaradas hasta el techo y llenas de humedad, las puertas hinchadas y rotas, los pisos de un dormitorio rajadas, y parte del cielorraso.
Marcia y miles como ella esperan, pero saben que solos es difícil sostener esta situación de desamparo y se juntan con otros damnificados en un movimiento social que se llama los de la Carpa Negra que cada 29 de mes se juntan para ver como van resolviendo sus necesidades y reclamando sus derechos.